연간 5400만건 상담 규모의 건강보험 민원 처리에 인공지능(AI)이 본격 투입된다. 국민건강보험공단이 상담 자동화와 내부 업무 지능화를 동시에 추진하며 행정 체계 전반을 혁신하는 시도에 나섰다.
국민건강보험공단은 AI를 활용한 고객상담 서비스 '나이스-콜'과 내부 업무지원 시스템 '나이스-메이트'를 도입해 대국민 서비스 개선과 내부 행정 효율화에 나선다고 8일 밝혔다.
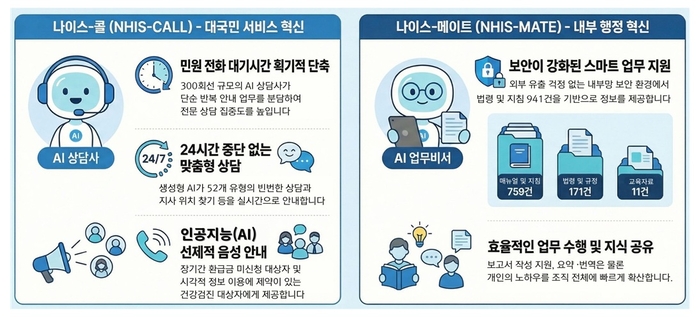
나이스-콜은 연간 5400만건에 달하는 공단 민원 중 66%가 전화 상담에 집중되는 문제를 해소하기 위한 것이다. 300회선 규모 AI 상담 시스템을 도입해 단순 반복·안내 업무를 분담하고 전문 상담이 필요한 고객에게 상담사가 집중한다.
빈번한 52개 상담 유형을 분석한 시나리오 기반으로 상담을 제공하며 생성형 AI 상담으로 단순 제도 문의 등을 안내한다.
AI로 선제적 음성 안내 서비스도 운영한다. 장기간 환급금을 신청하지 않은 대상자에게 미지급 환급금을 안내하고 본인 인증으로 환급금 신청도 가능하다.
문자 상담 서비스인 챗봇 서비스는 현재 시범 운영 단계로 10종의 민원 업무를 제공하고 있다. 챗봇 대화창에 건강보험 환급금이나 건강검진 안내 관련 문자 화면에 대한 이미지를 올리면 해당 문자에 대한 사기 의심 여부를 안내하는 기능을 제공한다.
공단은 생성형 AI와 내부 지식을 결합한 업무 비서 나이스-메이트를 본부 직원 대상으로 시범 운영한 후 올 하반기 중 전사로 확대할 방침이다.
나이스-메이트는 내부망 보안 환경에서 운영하며 법령·지침·매뉴얼 등 약 941건의 내부 지식 자료 기반으로 관련 정보를 검색하고 필요한 정보를 찾아 답변을 제공한다. 공유 권한을 설정하면 해당 지식을 동료나 조직 전체에 손쉽게 공유할 수 있다.
공단은 머신러닝(ML)을 활용해 'AI 기반 직장가입자 자격 허위 취득 탐지 모델'도 구축했다. 건강보험 직장가입자 자격을 취득할 수 없는 사람이 허위로 자격을 취득해 부당하게 건강보험 혜택을 받는 행위를 가려낸다.
공단이 과거 허위 취득으로 적발된 5만여명 자료를 분석한 결과 약 95%의 높은 정확도로 허위 취득 가능성을 예측하는 것으로 나타났다.
배옥진 기자 withok@etnews.com